インプラント治療を受けた方の中で、「治療後に歯茎がへこんでしまった」「歯と歯茎の境目に隙間ができて見た目が気になる」といったお悩みを抱える方は少なくありません。これらの症状は単なる見た目の問題だけでなく、インプラントの寿命や口腔内の健康にも深刻な影響を及ぼす可能性があります。
この記事では、インプラント周囲の歯茎がへこむ原因から最新の治療法、そして予防策まで、詳しく解説します。適切な知識を身につけることで、あなたのお悩みを解決する糸口が見つかるはずです。
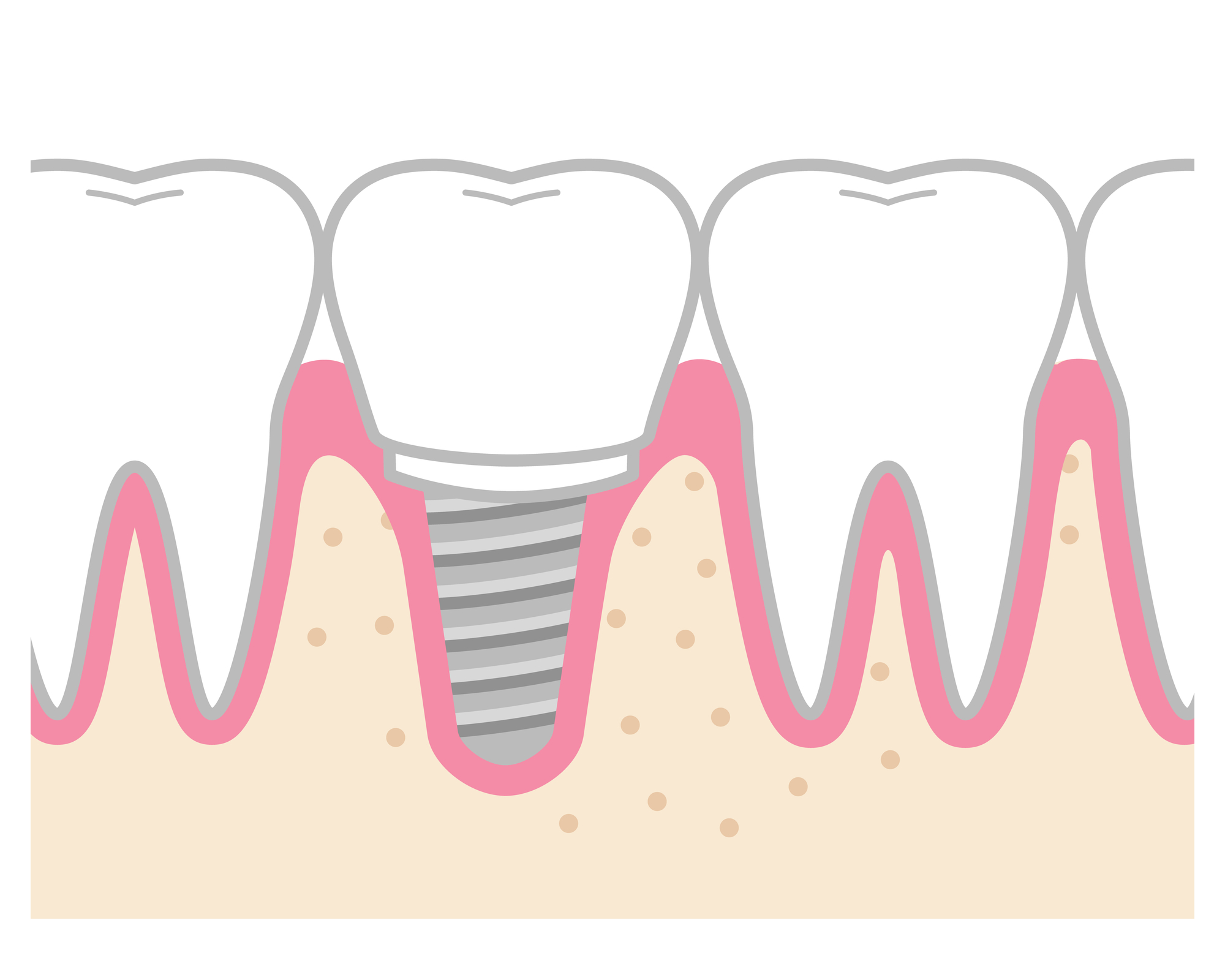
インプラント周りの歯茎のへこみとは何か
インプラント周囲の歯茎のへこみとは、本来であればインプラント体と被せ物の境目を自然に覆っているはずの歯茎組織が後退し、くぼみや隙間が生じている状態を指します。正常な状態では、歯茎がインプラントの根元をしっかりと包み込み、自然な歯と同様の美しい形状を保っています。
へこみが生じると、インプラントと歯茎の間に三角形の隙間(ブラックトライアングル)が現れたり、歯茎のラインが不自然になったりします。特に前歯部分では審美的な問題が顕著に現れ、笑顔に自信が持てなくなるといった問題も無視できません。
正常な歯茎の状態との違い
健康な歯茎は、淡いピンク色でしっかりとした弾力があり、インプラント周囲を自然に覆っています。正常な状態では、歯茎の縁が滑らかな曲線を描き、隣接する歯との調和が取れています。一方、へこみが生じた歯茎は、色が変化したり、触ると柔らかすぎたり硬すぎたりといった質感の変化も伴うことがあります。
へこみの進行段階
歯茎のへこみは段階的に進行することが多く、初めは軽微な後退から始まります。中期になると明らかな隙間が生じ、進行期では歯茎の大幅な後退により、インプラント体の一部が露出する場合もあります。
インプラント周りの歯茎がへこむ原因
インプラント周囲の歯茎がへこむ原因は多岐にわたり、患者さまの口腔環境や治療過程での要因が複合的に関わっています。
主な原因として、骨吸収による土台の不安定化、加齢による組織の自然な変化、手術時の技術的要因、そして術後の管理不足による炎症などが挙げられます。これらの要因は単独で発生することもあれば、複数が組み合わさって症状を悪化させる場合もあります。
骨吸収による土台の不足
インプラント周囲の骨が吸収されることで、歯茎を支える土台が失われ、結果として歯茎のへこみが生じます。骨吸収は、インプラント周囲炎や過度な咬合力、骨質の問題などが原因となります。特に喫煙習慣のある方や糖尿病などの全身疾患をお持ちの方は、骨吸収のリスクが高くなる傾向があります。骨が失われると、その上にある歯茎組織も同時に後退し、見た目の問題だけでなく、インプラントの安定性にも影響を及ぼします。
手術時の技術的要因
インプラント埋入時の位置や角度が不適切だった場合、歯茎への血流が阻害され、組織の健康が損なわれることがあります。また、手術時に歯茎や骨に過度な侵襲が加わった場合も、治る過程で組織の退縮が起こる可能性があります。
インプラント周囲炎
細菌感染によるインプラント周囲炎は、歯茎のへこみを引き起こす最も深刻な原因の一つです。プラークや歯石の蓄積により炎症が慢性化すると、歯茎と骨の両方が破壊されていきます。初期症状としては歯茎の腫れや出血が見られ、進行すると膿の排出や痛みを伴うようになります。定期的なメンテナンスと適切な口腔ケアが予防の基本となります。
患者さまの体質的要因
もともと歯茎が薄い方や、歯周病の既往歴がある方は、インプラント周囲の歯茎がへこみやすい傾向があります。また、加齢による自然な組織の変化も無視できない要因です。個人の体質や口腔環境を十分に確認した上で、リスクに応じた予防策を講じることが重要です。
放置することのリスク
インプラント周囲の歯茎のへこみを放置することは、単なる見た目の問題だけでなく、深刻な健康リスクを招く可能性があります。初期段階では軽微な症状であっても、時間の経過とともに段階的に悪化し、最終的にはインプラントが脱落することも少なくありません。
多くの問題は早期の対応により解決可能ですが、放置期間が長くなるほど治療の難易度は高くなり、費用や治療期間も増大する傾向があります。また、隣接する天然歯への悪影響も懸念されるため、適切なタイミングでの治療開始が極めて重要です。
感染リスクの拡大
歯茎のへこみにより生じた隙間には食べかすや細菌が蓄積しやすく、慢性的な炎症状態が続くことで感染リスクが大幅に増加します。この状態が続くと、インプラント周囲炎が進行し、骨破壊が加速します。さらに深刻な場合には、感染が顎骨全体に広がり、顎骨骨髄炎などの重篤な合併症を引き起こす可能性もあります。口腔内の感染は全身の健康にも影響を及ぼすため、注意が必要です。
インプラントの安定性への影響
骨吸収が進行すると、インプラント体を支える骨の量が減少し、インプラントの安定性が著しく低下します。初期段階では軽度なぐらつきから始まりますが、進行すると噛む際に痛みや不快感が現れ、最終的にはインプラントが脱落する可能性があります。一度脱落したインプラントの再治療は非常に困難で、成功率も低下すると言われています。
隣接歯への悪影響
インプラント周囲の感染や炎症は、隣接する天然歯にも及ぶ可能性があります。特に歯周病菌による感染は急速に拡大し、健康な歯の歯周組織を破壊することがあります。また、インプラントの噛み合わせのバランスが崩れることで、隣接歯に過度な負担がかかり、歯根破折や歯周病の悪化を招くリスクも高まります。
審美的・心理的影響
特に前歯部分での歯茎のへこみは、笑顔や会話時の見た目に大きな影響を与えます。ブラックトライアングルの出現や歯茎ラインの不調和により、人前で笑うことを避けるようになり、社会生活やコミュニケーションに支障をきたすケースも少なくありません。心理的ストレスは生活の質を大幅に低下させるため、美容面での治療も健康管理の重要な一部と考える必要があります。
治療法と最新技術
インプラント周囲の歯茎のへこみに対する治療法は、原因や進行度に応じて様々な選択肢があります。近年の歯科医学の進歩により、従来では困難とされていた症例に対しても、再生医療技術や先進的な外科手術により良好な結果が期待できるようになりました。
治療法の選択には、患者さまの全身状態、口腔環境、経済的要因、治療期間への希望など、多角的な検討が必要です。また、治療の成功率を高めるためには、術前の詳細な診査診断と、患者さまとの十分な相談が不可欠となります。
骨再生療法(GBR法)
GBR法は骨誘導再生術とも呼ばれ、失われた骨組織を人工的に再生させる最も確立された治療法です。この手術では、専用の膜(メンブレン)を用いて骨の再生スペースを確保し、人工骨や患者さま自身の骨を移植することで、インプラント周囲の骨量を回復させます。治療期間は通常4〜6ヶ月程度で、成功率は適応症例において90%以上と報告されています。ただし、骨の再生能力には個人差があり、喫煙習慣や糖尿病などがある場合は成功率が低下する可能性があります。
結合組織移植術
薄くなった歯茎を厚くし、へこみを改善するために行われる手術です。通常、患者さまの上顎の内側から結合組織を採取し、問題のある部位に移植します。この治療により、歯茎の厚みと弾力性が向上し、見た目の改善だけでなく、感染に対する抵抗力も高まります。治癒期間は約2〜3週間で、移植された組織は周囲の組織と自然に融合し、長期的に安定した結果が期待できます。
治療法の選択は、症例の重症度、患者さまの全身状態、治療に対する希望などを総合的に考慮して決定されます。複数の治療法を組み合わせることで、より良い結果が得られる場合も多くあります。
日常ケアのポイント
インプラント周囲の歯茎のへこみを予防するためには、日常的な口腔ケアと定期的な専門的メンテナンスが欠かせません。予防は治療よりもはるかに効率的で経済的であり、インプラントの長期安定性を保つための最も重要な要素です。
適切な予防策を継続することで、多くのトラブルを未然に防ぐことが可能です。また、早期発見により軽微な段階で対処できれば、大がかりな治療を避けることができ、患者さまの負担を軽減できます。
効果的な日常口腔ケア
インプラント周囲のブラッシングは、天然歯よりもさらに丁寧に行う必要があり、柔らかめの歯ブラシを用いて優しく確実にプラークを除去することが重要です。通常の歯ブラシに加えて、インプラント専用の歯間ブラシやフロスを使用し、歯茎の境目や隣接面の清掃も怠らないようにしましょう。また、抗菌性のあるマウスウォッシュの使用も、細菌の増殖抑制に効果的です。ブラッシング圧が強すぎると歯茎を傷つける可能性があるため、適切な力加減での清掃を心がけることが大切です。
定期メンテナンスの重要性
インプラント治療後は、通常3〜6ヶ月に一度の定期検診が推奨されています。専門的なクリーニングにより、自宅では除去困難なバイオフィルムや歯石を取り除き、インプラント周囲の健康状態を維持します。また、レントゲン検査により骨の状態を定期的に確認し、問題の早期発見に努めます。定期メンテナンスを受けている患者さまのインプラント10年生存率は95%以上とも言われています。
生活習慣の改善ポイント
喫煙はインプラント周囲組織の健康に最も悪影響を与える要因の一つです。ニコチンは血流を阻害し、組織の治癒能力を大幅に低下させます。禁煙により、インプラント周囲炎のリスクを大幅に減少させることができます。また、糖尿病のコントロール、ストレス管理、バランスの取れた食事なども、口腔内の健康維持には大切です。
早期発見のためのセルフチェック
患者さまご自身でも、以下の症状がないか定期的にチェックすることが重要です。歯茎の腫れや赤み、ブラッシング時の出血、口臭の悪化、歯茎の境目に隙間の出現などは、問題の初期兆候である可能性があります。これらの症状を感じた場合は、自己判断せずに速やかに歯科医院を受診することが、深刻な問題への進行を防ぐ鍵となります。
まとめ
インプラント周囲の歯茎のへこみは、骨吸収、手術時の要因、インプラント周囲炎、患者さまの体質的要因など、様々な原因により生じる複合的な問題です。放置すると感染の拡大やインプラントの脱落といった深刻な結果を招く可能性があるため、早期の診断と適切な治療が不可欠です。
現在では、多様な治療選択肢が確立されており、患者さまの状況に応じた最適な治療法を選択することが可能です。しかし、何よりも重要なのは予防であり、適切な日常ケアと定期的なメンテナンスにより、多くのトラブルを未然に防ぐことができます。
静岡歯科では、豊富な治療実績と先端の技術力を活かし、患者さまの希望に沿ったオーダーメイドのインプラント治療を提供しています。専門スタッフのチーム医療と充実したサポート体制で、術前の疑問や不安をしっかりと解消しながら、安全・安心の治療を目指します。まずはお気軽にご相談ください。