「この歯は抜くしかありません」――この言葉を歯科医院で告げられたとき、多くの方が不安や動揺を感じるでしょう。しかし、歯科医療の進歩により、以前なら抜歯するしかなかった歯でも保存できる可能性が広がっています。本記事では、抜歯と宣告された際に知っておくべき情報、セカンドオピニオンの重要性、そして少しでも多く自分の歯を残すための具体的な方法について解説します。
歯を抜くしかないと言われる主な理由
歯科医院で「抜歯が必要です」と告げられた場合、まずはその理由を正確に理解することが重要です。抜歯の判断には様々な要因が関わっていますが、その背景を知ることで適切な対応が可能になります。ここでは、歯科医師が抜歯を勧める代表的な理由と、その真相について詳しく見ていきましょう。
進行した歯周病による骨の吸収
歯周病が進行すると、歯を支える骨(歯槽骨)が徐々に吸収されていきます。骨の吸収が著しく進行し、歯がグラグラと動揺するようになると、従来の治療では歯を保存することが難しいと判断されることがあります。歯周病は初期段階ではほとんど自覚症状がないため、気づいたときには既に重度に進行しているケースも少なくありません。
歯周病による骨吸収の進行度は、レントゲン写真や歯周ポケットの深さ測定などで評価されます。一般的に、歯の周囲の骨が1/3以上失われている場合や、歯の動揺度が高い場合に抜歯が検討されるようになります。しかし、近年の歯周治療の進歩により、以前なら抜歯するしかなかった症例でも保存できる可能性が広がっています。
深刻な虫歯による歯質の崩壊
虫歯(う蝕)が神経(歯髄)まで達し、さらに歯の根(歯根)にまで及ぶと、歯の構造が大きく損なわれます。特に歯肉の下まで虫歯が広がっている場合や、残存する歯質が少なすぎる場合は、従来の修復処置では対応できないと判断されることがあります。また、根の先に膿の袋(根尖病巣)ができている場合も、抜歯の対象となることがあります。
しかし、マイクロスコープを用いた精密な根管治療や、歯冠延長術などの外科的アプローチを組み合わせることで、重度の虫歯でも保存できるケースが増えています。治療の難易度や成功率、費用対効果などを総合的に考慮した上で、抜歯か保存かの判断がなされます。
歯の亀裂や破折
歯に入った亀裂や破折は、特に歯根に及ぶと修復が難しくなります。歯根破折(特に縦方向の破折)は、従来の治療法では対応が難しく、抜歯を勧められる主な理由の一つになっています。また、歯ぎしりや食いしばりなどの強い力が継続的にかかることで、目に見えない微細な亀裂から破折に至るケースも少なくありません。
歯の破折の診断には、特殊な染色液を用いた検査や、歯科用CTによる精密な画像診断が役立ちます。破折の程度や位置によっては、接着修復や歯冠補綴(被せ物)で対応できる場合もありますが、根の深い部分まで破折が及んでいる場合は保存が難しくなります。
過去の治療の失敗
何度も根管治療を繰り返しているにもかかわらず症状が改善しない場合や、不適切な治療により歯の状態が悪化している場合には、抜歯が検討されることがあります。特に根の形態が複雑で通常の治療器具では到達できない部分に感染が残っている場合、従来の方法では完全な治療が難しいと判断されることがあります。
しかし、歯科用マイクロスコープを用いた精密な再根管治療や、外科的歯内療法などの専門的なアプローチにより、以前は「治療困難」と判断されていたケースでも保存できる可能性が出てきています。抜歯を勧められた場合でも、より専門性の高い歯内療法専門医に相談することで、新たな選択肢が見つかるかもしれません。
<h2.歯を抜くしかないと言われた時はどう対処する?
続いては、抜歯を勧められた際の具体的な対応方法について解説します。
詳しい説明と根拠を求める
まず最初に行うべきことは、担当医に抜歯が必要と判断した詳しい理由と根拠を説明してもらうことです。「なぜこの歯は保存できないのか」「どのような検査結果からその判断に至ったのか」といった具体的な質問をすることで、医学的根拠に基づいた説明を受けることができます。説明を受ける際には、レントゲンや口腔内写真などの資料も確認しましょう。
この段階で大切なのは、遠慮せずに質問することです。自分の歯の状態や治療の選択肢について十分に理解することは、患者さんの権利です。わからないことがあれば、医師に「もう少しわかりやすく説明していただけますか」と伝えましょう。専門用語が多く理解しづらい場合は、噛み砕いた説明を求めることも大切です。
抜歯以外の選択肢について尋ねる
次に、抜歯以外の治療選択肢がないかどうかを尋ねましょう。「この歯を残す方法は本当にないのでしょうか」「最新の治療法や専門的な治療で保存できる可能性はありませんか」といった質問をすることで、担当医の考える選択肢の幅を確認することができます。場合によっては、担当医自身が提供できない高度な治療法があることを教えてくれるかもしれません。
ここで重要なのは、抜歯と保存治療それぞれのメリットとデメリット、成功率、費用、治療期間などを比較検討することです。また、保存治療を試みた場合と抜歯した場合の長期的な予後についても確認しておくとよいでしょう。これらの情報を総合的に検討することで、より適切な判断ができるようになります。
セカンドオピニオンを求める重要性
一人の歯科医師の判断だけで抜歯を決断するのではなく、他の歯科医師の意見も参考にすることをお勧めします。特に専門性の高い歯科医師(歯内療法専門医や歯周病専門医など)にセカンドオピニオンを求めることで、より保存的な治療の可能性が見つかることもあります。セカンドオピニオンを求める際には、現在の担当医からレントゲンや検査データなどの資料を提供してもらうとスムーズです。
セカンドオピニオンを求めることは、現在の担当医に対する不信感の表明ではなく、より良い治療法を模索するための当然の権利です。多くの場合、担当医も患者さんがセカンドオピニオンを希望することを理解してくれるでしょう。異なる視点からの意見を聞くことで、より多角的な判断ができるようになります。
歯を残すためにできること
歯科医療の進歩により、従来なら抜歯するしかなかった歯でも保存できる可能性が広がっています。ここでは、歯を残すための最新の治療法やアプローチについて詳しく解説します。
マイクロスコープを用いた精密根管治療
従来の根管治療では処置が難しかった複雑な根管形態や微細な亀裂も、歯科用マイクロスコープを用いることで精密に治療できるようになりました。マイクロスコープは肉眼の約20倍もの拡大視野を提供し、従来は見えなかった根管内部の微細な構造や問題点を可視化することができます。これにより、複雑な根管形態や、見逃されていた副根管の発見・処置が可能になります。
特に過去の根管治療後に症状が改善しなかったケースでは、マイクロスコープを用いた再根管治療(リトリートメント)により、残存していた感染源を除去できる可能性があります。また、根管内の破折器具の除去や、穿孔(せんこう:根管壁に誤って開けてしまった穴)の修復なども、マイクロスコープ下では高い精度で行うことができます。
歯周組織再生療法の可能性
重度の歯周病により失われた歯周組織(歯を支える骨や歯根膜など)を再生させる治療法が発展しています。エムドゲイン®やリグロス®などの歯周組織再生剤を用いることで、以前は抜歯するしかなかった重度の歯周病に罹患した歯でも保存できる可能性が広がっています。これらの再生療法は、失われた歯槽骨や歯根膜の再生を促進し、歯の安定性を回復させることを目指します。
歯周組織再生療法は通常、歯周外科手術と併用して行われます。歯肉を切開して歯根面を露出させ、徹底的な清掃(デブライドメント)を行った後、再生剤を塗布するという流れになります。治療後は3〜6ヶ月程度かけて徐々に組織が再生していきますが、患者さんの年齢や全身状態、喫煙習慣などによって効果に差が出ることもあります。
歯冠延長術による深い虫歯への対応
歯肉の下まで進行した深い虫歯は、通常の修復処置では対応が難しいケースがあります。歯冠延長術は、歯肉と歯槽骨の一部を外科的に除去することで、虫歯に侵された部分へのアクセスを可能にし、適切な修復処置を行えるようにする手術です。これにより、深い位置にある虫歯でも適切な修復が可能となり、抜歯を回避できる可能性が高まります。
歯冠延長術は局所麻酔下で行われ、手術後は約2〜3週間の治癒期間を経て、その後に最終的な修復処置(被せ物など)を行います。この治療法は特に、歯肉縁下に及ぶ虫歯や、歯が折れて歯肉下に残存部分がある場合に有効です。ただし、歯根の長さや周囲の骨の状態によっては適応が限られる場合もあります。
外科的歯内療法(アピカルサージェリー)
通常の根管治療では改善しない根尖病変(歯の根の先に形成される炎症や膿の袋)に対しては、外科的歯内療法が選択肢となります。アピカルサージェリーは、歯肉と骨を切開して根の先端部分に直接アクセスし、感染した組織を除去した後、根の先端を切除して逆根管充填を行う手術です。これにより、通常の根管治療では到達できない部分の感染も除去することができます。
現代の外科的歯内療法は、マイクロスコープや超音波機器、生体適合性の高い充填材料を用いることで、高い成功率を実現しています。従来は「最後の手段」と考えられていたこの治療法も、適切な症例選択と高度な技術によって予測可能な結果が得られるようになってきました。ただし、全ての歯科医院でこの治療が提供されているわけではないため、専門医への紹介が必要になることもあります。
抜歯が避けられない場合の選択肢
様々な治療法を検討しても抜歯が避けられないと判断された場合、次に考えるべきはその後の対応です。抜歯した部分をそのままにしておくと、噛み合わせの変化や隣接歯の傾斜など、口腔内環境の悪化を招くことがあります。ここでは、抜歯後の選択肢と、長期的な口腔健康を維持するための対策について解説します。
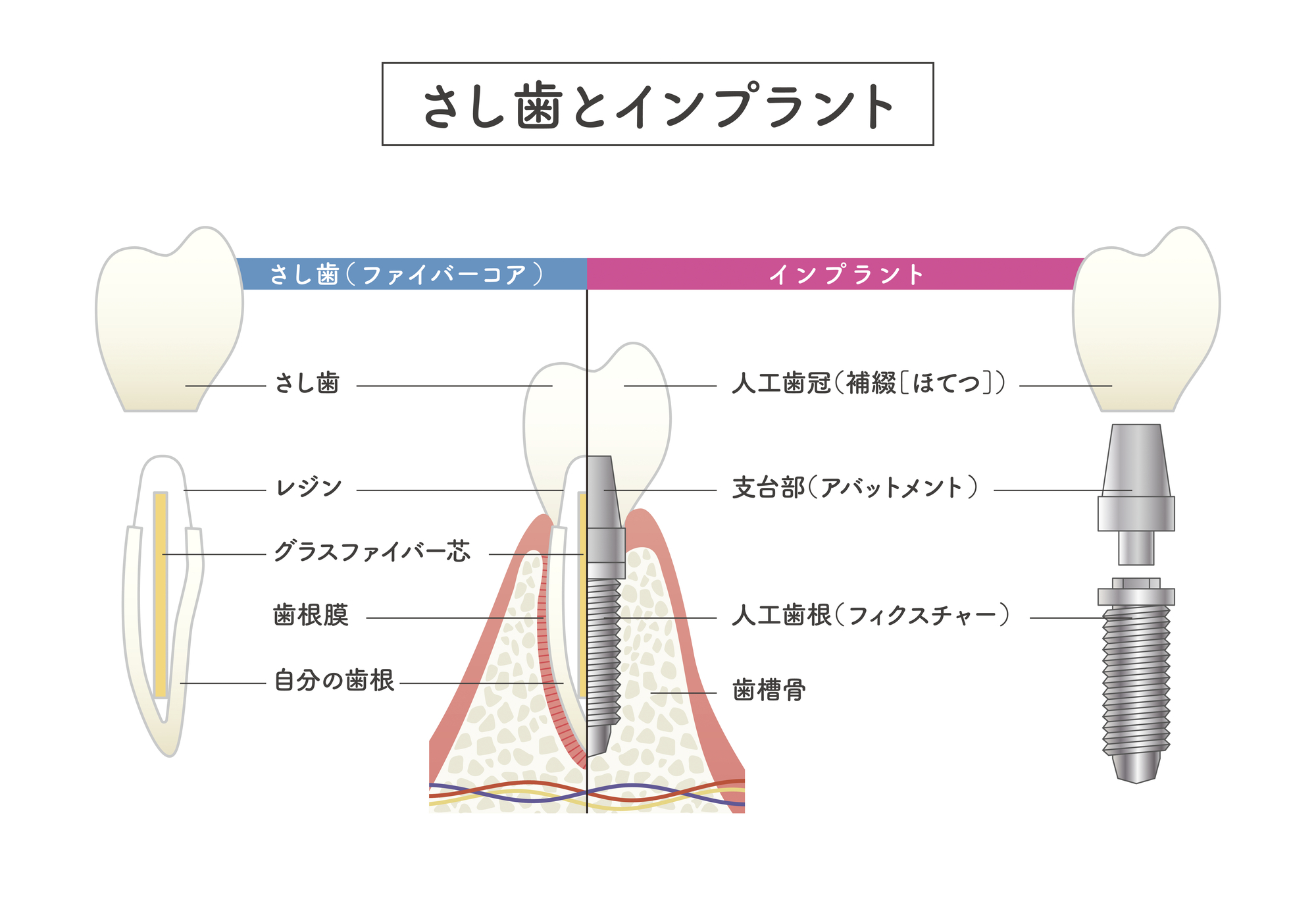
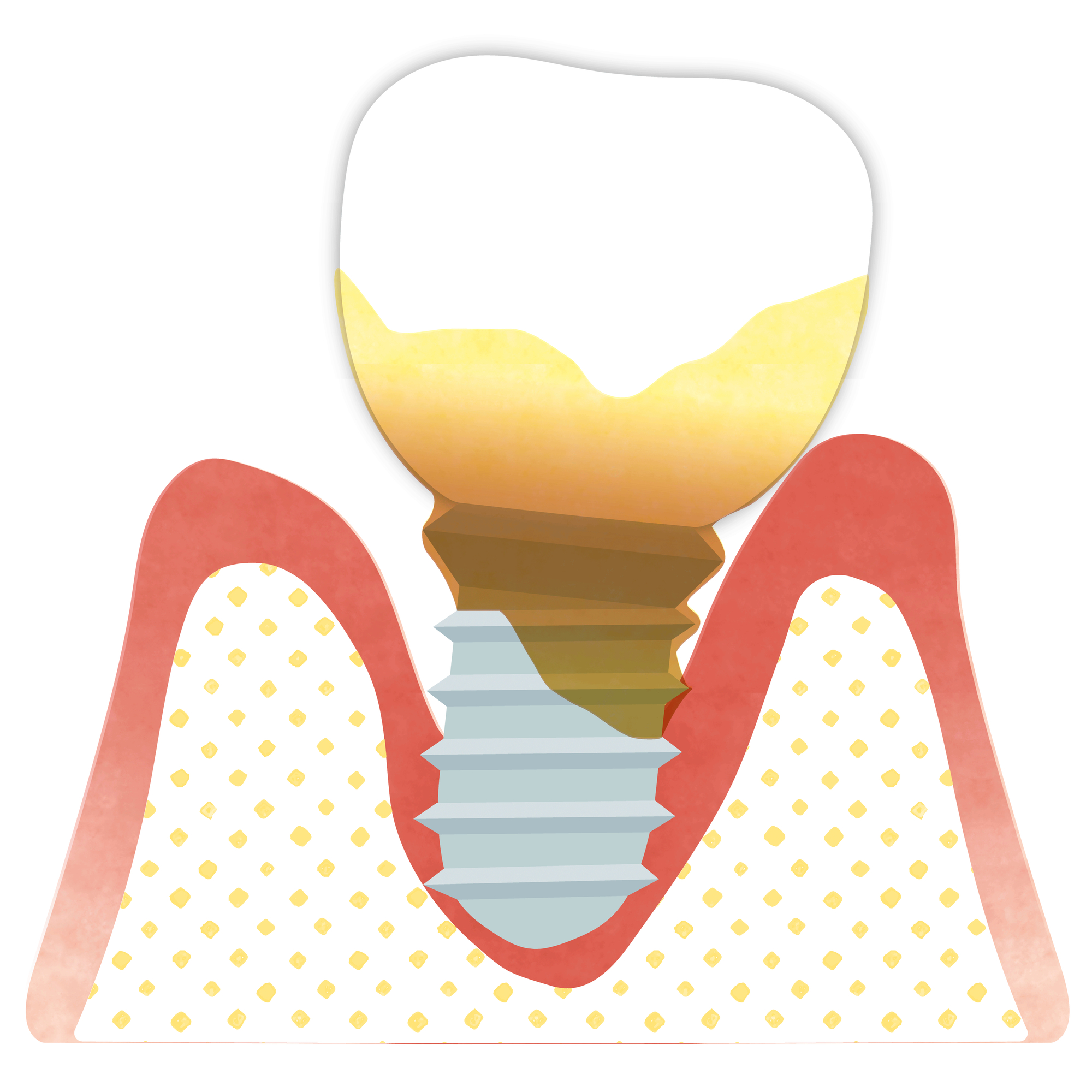
インプラント治療
インプラント治療は、チタン製の人工歯根を顎の骨に埋入し、その上に人工の歯を装着する治療法です。インプラントの最大の利点は、天然歯に近い機能性と審美性を回復できることと、隣接する健全な歯を削る必要がないことです。また、適切に管理されたインプラントは長期間にわたって機能することが期待できます。
ただし、インプラント治療にはいくつかの注意点もあります。まず、外科手術を伴うため、全身疾患や骨の状態によっては適応とならない場合があります。また、治療費が比較的高額であることや、治療完了までに数か月の期間を要することも考慮すべき点です。さらに、インプラント周囲炎などのトラブルを予防するためには、適切な口腔衛生管理と定期的なメンテナンスが不可欠です。
ブリッジによる修復
ブリッジは、抜歯した部分の両隣の歯を支台として、橋渡しのように人工歯を固定する治療法です。インプラントに比べて治療期間が短く、外科手術を必要としないため、全身疾患がある方や高齢の方にも比較的適応しやすいという特徴があります。また、治療費もインプラントよりは一般的に低く抑えられます。
一方で、ブリッジの最大の欠点は、健全な隣接歯を削って支台にする必要があることです。これにより、将来的に支台歯にトラブルが生じるリスクがあります。また、ブリッジの下の歯肉や、支台歯の歯頸部は清掃が難しく、虫歯や歯周病のリスクが高まる可能性があります。ブリッジを選択する場合は、正しいブラッシング方法やデンタルフロスの使用など、適切な口腔衛生管理を習得することが重要です。
部分入れ歯
部分入れ歯は、取り外し可能な人工歯の装置で、残存する自分の歯に金属のバネ(クラスプ)などで固定します。従来の部分入れ歯に加え、最近では金属のバネを使わない審美的な部分入れ歯や、金属床を使わない快適な部分入れ歯など、選択肢が多様化しています。また、精密な連結装置を用いた高機能な部分入れ歯も普及してきています。
部分入れ歯のメリットは、比較的低コストで短期間に治療が完了することや、必要に応じて追加の抜歯があった場合も対応しやすいことなどが挙げられます。一方、異物感があることや、バネが見えて審美性に影響することがデメリットになる場合もあります。また、長期使用による残存歯への負担増加や、義歯の調整・修理・作り替えが必要になることも考慮すべき点です。
抜歯後の顎骨保存はなぜ重要?
抜歯後、その部分の顎の骨は徐々に吸収して痩せていきます。特に将来インプラント治療を検討している場合は、抜歯と同時に「ソケットプリザベーション」と呼ばれる骨保存処置を行うことで、骨の吸収を最小限に抑え、良好な骨量と形態を維持することが重要です。この処置では、抜歯窩(抜歯した穴)に骨補填材を充填し、場合によっては膜で覆って保護します。
ソケットプリザベーションを行わない場合、抜歯後6か月程度で顎の骨の幅が約50%も減少するというデータもあります。骨量が不足すると、将来のインプラント治療が難しくなったり、追加で骨造成手術が必要になったりする可能性があります。抜歯が避けられないと判断された場合は、その後の治療オプションも視野に入れて、抜歯時の骨保存処置についても担当医と相談することをお勧めします。
まとめ
「歯を抜くしかない」と言われたとき、まずは冷静に情報収集と治療法の検討を行うことが大切です。抜歯の理由を正確に理解し、セカンドオピニオンを求めることで、当初はなかった選択肢が見えてくることもあります。
もし抜歯が避けられない場合でも、インプラント、ブリッジ、部分入れ歯など、適切な補綴方法を選ぶことで、機能と審美性を回復することができます。また、抜歯後の骨保存処置も将来の選択肢を広げるために重要です。
静岡歯科では、豊富な治療実績と先端の技術力を活かし、患者さまの希望に沿ったオーダーメイドのインプラント治療を提供しています。専門スタッフのチーム医療と充実したサポート体制で、術前の疑問や不安をしっかりと解消しながら、安全・安心の治療を目指します。まずはお気軽にご相談ください。